Алкогольная абстиненция что это, симптомы и лечение
Полная анонимность и бесплатная консультация
От 2400 ₽

Алкогольная абстиненция, или синдром отмены спиртного, — это реакция центральной нервной системы, возникающая при прекращении длительного злоупотребления алкоголем. Состояние сопровождается дрожью, психомоторным возбуждением, спутанностью сознания, тошнотой, обильным потоотделением, рвотой, нарушением сна, судорогами, повышением температуры, учащённым сердцебиением, скачками давления и галлюцинациями.
Упоминания о симптомах отмены алкоголя встречаются ещё у Гиппократа в IV веке до н. э.. Массовое распространение данной проблемы отмечается начиная с XIX века.
Абстиненция может развиться у любого человека с алкогольной зависимостью — как после завершения запоя, так и после непреднамеренного снижения дозы спиртного.
Первые признаки обычно возникают через 6–24 часа после последнего приёма алкоголя. У примерно 4 % пациентов абстиненция протекает тяжело, а среди больных с выраженными осложнениями летальность достигает 15 %.
Терапия алкогольной абстиненции направлена на облегчение симптоматики, предотвращение опасных последствий и поддержку длительного отказа от спиртного.
Лёгкие и средние формы синдрома можно лечить амбулаторно — это экономичнее и позволяет человеку сохранять привычный ритм жизни. Тяжёлые состояния требуют обязательного наблюдения в стационаре до стабилизации состояния.
Этанол оказывает угнетающее влияние на работу центральной нервной системы. При длительном употреблении развивается зависимость, формируется толерантность и, как следствие, абстинентный синдром, нередко сопровождающийся психическими нарушениями.
Алкогольное воздействие не ограничивается нервной системой: страдают печень, сердце, желудочно-кишечный тракт, нарушается метаболизм. Основной продукт распада этанола — ацетальдегид — обладает выраженным токсическим и канцерогенным эффектом, что повреждает клетки печени. Дополнительно негативную роль играют сивушные масла и другие примеси, присутствующие в алкогольных напитках.
Нарушения обмена веществ приводят к дефициту витаминов группы B (особенно B1 и B6), что становится причиной неврологических патологий, включая полинейропатию и энцефалопатию. Также спиртное нарушает работу протонной помпы желудка и гистаминовой системы, из-за чего нередко развиваются гастриты и язвенные поражения.
Длительное употребление алкоголя вызывает токсический гепатит, который постепенно переходит в цирроз печени. Сохраняющийся канцерогенный эффект этанола существенно повышает риск онкологии.
Главное различие между похмельем и абстинентным синдром заключается в длительности и характере употребления алкоголя.
Обычное похмелье развивается через несколько часов после разового приёма спиртного и проявляется головной болью, жаждой, дрожью в руках. Оно не требует длительного стажа алкоголизации и проходит самостоятельно. Человек при этом сохраняет способность контролировать употребление и чаще всего не стремится повторно выпить на следующий день.
Алкогольная абстиненция возникает у зависимых пациентов после запойных периодов и сопровождается более тяжёлыми проявлениями: нарушениями сна, тремором, болями в сердце, проблемами с пищеварением, тревожностью, потливостью.
Отличительная особенность абстиненции — развитие симптомов в течение нескольких часов после приёма алкоголя, особенно при запойной форме зависимости.
Длительность состояния может быть значительной: бессонница и другие проявления сохраняются в течение долгого времени, что связано с нарушением дофаминергической и серотонинергической регуляции.
Даже после снятия абстинентного синдрома нередко остаются неврологические проблемы — полинейропатия, ухудшение памяти, депрессивные состояния. При тяжёлой форме и длительных запоях высок риск развития алкогольных психозов.
Проявления алкогольного абстинентного синдрома связаны с нарушениями работы центральной нервной системы. Степень их выраженности может колебаться от лёгких расстройств до состояний, представляющих угрозу для жизни. На тяжесть симптоматики влияет объём и длительность последнего употребления алкоголя, а также количество предыдущих эпизодов отмены и их выраженность.
К лёгким проявлениям относят тревожность, нарушения сна, дрожь в руках, потливость, тошноту или рвоту, учащённое сердцебиение и небольшое повышение температуры. Обычно первые признаки появляются спустя около шести часов после прекращения употребления спиртного.
Более опасные симптомы включают судороги и галлюцинации (зрительные, слуховые или тактильные). На фоне таких проявлений может развиться белая горячка — наиболее тяжёлая форма абстиненции. Она возникает через 24–72 часа, а улучшение состояния обычно наступает к седьмому дню.
Судорожные приступы формируются в течение первых двух суток после отказа от алкоголя. Они могут быть как единичными генерализованными, так и множественными короткими эпизодами.
Белая горячка считается наиболее тяжёлым проявлением абстинентного синдрома. Ей сопутствуют тахикардия, гипертония, сильный тремор, дезориентация, галлюцинации, которые невозможно отличить от реальности, повышенная температура и расстройства внимания или сознания. Обычно такие состояния сохраняются 4–12 дней.
Сначала человек, страдающий алкоголизмом, может не ощущать тяжёлых признаков отмены, но с каждым новым циклом приёма и отказа симптомы становятся всё более серьёзными. В конечном итоге развивается тяжёлая форма абстиненции с судорожными приступами.
Иногда первые признаки появляются уже через два часа после приёма последней дозы спиртного. Такое быстрое развитие крайне опасно и требует немедленной медицинской помощи. Однако в большинстве случаев течение предсказуемо и развивается по определённым этапам:
У многих пациентов абстиненция приобретает затяжной характер. После острой стадии сохраняются подострые проявления: снижение чувствительности, потеря удовольствия от привычных вещей, тошнота, головные боли, дезориентация, тяга к алкоголю. Такой вариант называют подострой абстиненцией. У некоторых людей симптомы сохраняются год и более, что значительно повышает вероятность рецидива. Поэтому важно лечить не только проявления абстиненции, но и саму алкогольную зависимость.
Бессонница — один из наиболее частых и стойких симптомов. Она сохраняется и после завершения острой фазы и может повышать вероятность повторного употребления. Лечение этого состояния осложняется тем, что многие стандартные снотворные дают лишь временный результат и сопровождаются серьёзными побочными эффектами.
Развитие синдрома связано с несколькими механизмами.
Первый — снижение активности ГАМК-рецепторов в головном мозге. У здорового человека они отвечают за торможение нервных импульсов. При хроническом употреблении спиртного происходит перестройка химического баланса и ослабление работы этих рецепторов.
Второй механизм связан с NMDA-рецепторами, которые повышают возбудимость нервной системы в период отмены. При абстиненции повышается уровень гомоцистеина в крови, что усиливает активность NMDA-рецепторов и может приводить к повреждению и гибели нервных клеток.
Также нарушение работы гипоталамо-гипофизарно-надпочечниковой системы и повышение уровня кортикорелина наблюдаются как при недавнем, так и при длительном воздержании. Эти изменения способствуют сохранению острых и хронических проявлений абстиненции.
Снижение активности дофамина (нейромедиатора удовольствия) связывают с потерей удовольствия и раздражительностью, характерными для затяжной формы синдрома.
Повторные эпизоды отказа от алкоголя оказывают токсическое влияние на нейроны, ухудшают пластичность мозга, приводят к проблемам с памятью, импульсивностью и эмоциональной сферой.
Выделяют три стадии синдрома отмены алкоголя:
В большинстве случаев симптомы уменьшаются в течение 5–7 дней. При отсутствии лечения состояние может быстро переходить во вторую и третью стадию.
Синдром отмены алкоголя повышает вероятность рецидива абстиненции, способствует развитию повреждений головного мозга и когнитивных нарушений.
У подростков, которые неоднократно сталкивались с абстиненцией, отмечаются расстройства долгосрочной невербальной памяти. У взрослых с двумя и более эпизодами отмены формируется выраженная дисфункция лобной доли. Эти изменения сопровождаются нарушением личности: страдает формирование мотивов и речевых намерений, что отражается на способности к сознательной деятельности и поведении в целом.
Многократные эпизоды абстиненции в сочетании с хроническим алкоголизмом вызывают стойкие изменения ГАМК-рецепторов [20]. В основе синдрома лежит нарушение равновесия между возбуждающими и тормозными нейронными системами: одни становятся чрезмерно активными, другие — угнетёнными. Этот дисбаланс усиливается с каждым эпизодом, провоцируя выраженные абстинентные проявления — тревогу, судороги, нейротоксичность, негативно влияющую на работу центральной и периферической нервной системы.
Абстиненция также связана с ишемической болезнью сердца и осложнённым течением инфаркта миокарда. Хотя умеренное употребление спиртного в ряде исследований рассматривалось как фактор снижения смертности от ИБС и инфаркта, внезапное прекращение алкоголя, напротив, повышает риск неблагоприятного исхода.
При госпитализации по поводу инфаркта у людей, находившихся в запое, резкая отмена алкоголя может ускорить развитие абстиненции. Это увеличивает вероятность осложнений и летального исхода. В наблюдениях у пациентов с высоким риском острой отмены около 24 % развили белую горячку, из которых 11 % умерли, а у 56 % возникли тяжёлые осложнения.
Прогноз инфаркта у пациентов с абстиненцией ухудшается из-за роста концентрации катехоламинов (адреналин, норадреналин, дофамин) и увеличения потребности миокарда в кислороде. Эти процессы мешают восстановлению тканей сердца, способствуют развитию фибрилляции желудочков и внезапной смерти. Дополнительный риск связан с поведением пациента в состоянии белой горячки: попытки самостоятельно встать, удалить зонд для питания или нанесение себе вреда.
Для оценки тяжести абстиненции в клиниках применяют шкалу CIWA-Ar. Врач по этому протоколу:
Результаты позволяют определить не только уровень тяжести абстиненции, но и необходимое количество медикаментов.
Так как синдром затрагивает центральную и вегетативную нервную систему, а также когнитивные функции, для постановки диагноза достаточно двух симптомов из списка:
Степень зависимости определяется с помощью анализа употребления алкоголя и его влияния на жизнь пациента. Для этого применяют тест CAGE, состоящий из четырёх вопросов:
Если положительные ответы даны на два и более вопроса, существует высокая вероятность зависимости. CAGE используется для скрининга: выявления лиц, подверженных риску алкоголизма и абстиненции. При положительном результате проводится уточняющая беседа об объёмах употребления и последствиях.
Алкоголизм диагностируется при наличии любых двух признаков:
Терапия абстинентного синдрома не устраняет зависимость от алкоголя, а направлена на решение нескольких ключевых задач:
Своевременное и правильно подобранное лечение облегчает течение последующих эпизодов абстиненции и снижает вероятность рецидива употребления алкоголя.
Стационарная терапия необходима при:
Амбулаторное лечение допустимо, если у пациента:
Домашнее лечение возможно при условии регулярных визитов к врачу, соблюдения назначенной терапии и наличия человека, контролирующего приём лекарств. Важнейшее условие успешного амбулаторного лечения — поддержка близких. При этом человек, осуществляющий уход, должен делать это добровольно.
Амбулаторная помощь при синдроме отмены, как правило, безопасна, результативна и менее затратна по сравнению со стационаром. Она позволяет пациенту оставаться в семье и продолжать работать, что имеет значение в комплексном подходе к терапии алкоголизма.
Для купирования проявлений абстиненции применяют бензодиазепины, витаминные комплексы и противосудорожные препараты.
Препараты этой группы считаются основным методом лечения абстинентного синдрома. Они эффективно снимают клинические проявления и предупреждают судороги. Подобно противосудорожным средствам, бензодиазепины снижают психомоторное возбуждение и препятствуют прогрессированию симптомов отмены. Их применение рекомендуется на раннем этапе развития синдрома.
Различают бензодиазепины короткого и длительного действия. Чаще назначают препараты длительного действия — хлордиазепоксид и диазепам. Считается, что они более результативны при лечении делирия и позволяют делать более продолжительные перерывы между приёмами. Лоразепам и другие средства короткого действия предпочтительнее при патологиях печени. Однако единого мнения о том, какая группа лучше подходит для терапии абстиненции, пока нет.
Основная дискуссия касается удобства применения. Так, лечение лоразепамом считается столь же эффективным и безопасным, но при этом требует меньших доз и имеет более короткую продолжительность.
Использовать бензодиазепины следует с осторожностью, так как они способны вызывать угнетение дыхания, депрессивные состояния, суицидальные поступки и даже смерть при сочетании с алкоголем. Поэтому назначаются они исключительно в период воздержания.
При длительном применении существует риск формирования зависимости от самих бензодиазепинов. По этой причине у пациентов с алкоголизмом такие препараты рекомендуют использовать только ограниченный срок.
Назначение средств этой группы оправдано лишь при выраженных проявлениях синдрома отмены. У людей с лёгкой абстиненцией обычно достаточно поддерживающей терапии.
Терапия в дозах, купирующих симптомы, уменьшает выраженность клинической картины, включая частоту судорожных приступов, и при этом требует меньших суммарных дозировок, чем лечение по фиксированной схеме.
В случае алкогольной абстиненции бензодиазепины значительно снижают вероятность делирия и припадков, превосходя по эффективности фенотиазины. Поэтому они рекомендуются как препараты первого выбора.
У пациентов с абстинентным синдромом часто наблюдается нехватка жизненно важных веществ, что способно вызвать серьёзные осложнения. Так, дефицит тиамина (витамина B1) может привести к развитию синдрома Вернике — Корсакова, который проявляется нарушениями зрения (нистагм, офтальмоплегия), нарушением координации движений (атаксией) и ухудшением памяти.
Для профилактики синдрома Вернике назначают тиамин, фолиевую кислоту и пиридоксин до начала введения жидкостей или пищи с высоким содержанием углеводов. Эти витамины часто комбинируются для внутривенного введения.
Для купирования судорог, возникающих при отмене алкоголя, иногда применяют антиконвульсанты — лекарства, традиционно используемые при эпилепсии. Однако доказательная база их эффективности при алкогольной абстиненции ограничена.
Комбинация паральдегида и хлоралгидрата продемонстрировала лучшие результаты по предотвращению опасных для жизни осложнений по сравнению с хлордиазепоксидом. Эти препараты оказывают как противосудорожное, так и снотворное действие, помогая одновременно снизить риск припадков и нормализовать сон.
Карбамазепин назначают для повышения порога судорожной готовности, что уменьшает выраженность таких проявлений, как тремор, повышенная возбудимость и нарушения походки. Препарат может вызывать головокружение, нарушение координации, двоение в глазах, тошноту и рвоту.
Некоторые исследования показывают, что β-блокаторы и клонидин способны облегчить симптомы алкогольной абстиненции, но их влияние на развитие делирия или судорог пока не подтверждено.
Фенотиазины и барбитураты не рекомендуются для амбулаторного лечения. Фенитоин (дилантин) неэффективен для профилактики или купирования судорог, а сульфат магния не оказывает значимого действия при абстинентном синдроме.
Для снижения риска рецидива используют налтрексон, акампросат и дисульфирам, назначаемые после купирования абстинентных симптомов.
Антипсихотики, например галоперидол, применяются при необходимости для контроля психомоторного возбуждения или психоза. Однако их использование может снижать порог возникновения судорог. В частности, препараты с антихолинергическим действием (трициклические антидепрессанты, например амитриптилин, и нейролептики, такие как азалептин/клозапин) при абстинентной симптоматике способны вызвать психотические реакции, включая делирий. Поэтому назначение этих средств в этот период, особенно в качестве снотворных, крайне нежелательно.
Эффективное купирование алкогольной абстиненции является важным этапом на пути к длительному воздержанию. Без последующей индивидуальной или групповой терапии и длительной медикаментозной поддержки пациенту сложно сохранить трезвость и предотвратить рецидив.
Частота визитов к врачу определяется тяжестью симптомов, особенностями пациента и условиями его окружения. В большинстве случаев больные приходят на приём ежедневно до уменьшения проявлений абстиненции.
На каждом визите специалист измеряет артериальное давление и пульс, периодически проводит тест на алкогольное дыхание и оценивает тяжесть состояния с помощью шкалы CIWA-Ar. При снижении показателя CIWA-Ar ниже 10 дозы препаратов постепенно уменьшаются, а затем их отменяют полностью.
Обычно симптомы проходят в течение семи дней после начала воздержания от алкоголя. Если в течение как минимум трёх дней после отмены лекарств пациент не употреблял спиртное, его можно направлять на долгосрочную амбулаторную программу лечения алкоголизма.
Пациенты, которые не реагируют на терапию бензодиазепинами, пропускают приём лекарств или возобновляют употребление алкоголя, требуют обязательного вмешательства нарколога или госпитализации для стационарного лечения.
Часто люди пытаются самостоятельно справиться с абстиненцией с помощью алкоголя. Хотя это временно снижает риск алкогольного делирия, нарушения работы внутренних органов остаются, а зависимость усиливается.
На дому безопасно выводят из коротких запоев пациентов с относительно стабильным здоровьем. Даже лёгкие признаки делирия или наличие сопутствующих заболеваний (перенесённые инфаркты, инсульты, черепно-мозговые травмы, декомпенсированный сахарный диабет, сердечная недостаточность) требуют лечения в стационаре.
Нарушение этих правил может привести к критическим ситуациям, включая кардиогенный шок, нарушения дыхания и сознания, в условиях, когда необходимая медицинская помощь недоступна.
Наиболее распространённым народным способом облегчения абстинентного синдрома является обильное потребление жидкости. Оно помогает ускорить выведение токсинов из организма. Однако без медикаментозной поддержки полноценного восстановления работы внутренних органов добиться невозможно. Избыточное питьё может нарушать баланс электролитов (калий, натрий, кальций) и витаминов, а также не снимает симптомов абстиненции — тревоги, бессонницы и риска психозов.
Алкоголь обладает высокой калорийностью, что притупляет чувство голода. Люди с длительными запоями часто питаются неполноценно, отдавая предпочтение алкоголю, а при стойких запоях приём пищи может полностью прекращаться. После прекращения запоя важно включать в рацион достаточное количество витаминов и минералов, соблюдать режим питья, контролировать соль и с осторожностью употреблять кислые продукты.
Отсутствие адекватного лечения или его неправильное проведение может привести к необратимым повреждениям мозга или летальному исходу. Длительный приём бензодиазепинов способен замедлить восстановление когнитивных и психомоторных функций. Курение также негативно влияет на восстановление мозговых связей.
Развитие белой горячки связано с повышенным риском летального исхода. Среди факторов риска — длительное злоупотребление алкоголем, возраст старше 30 лет, увеличение времени после последнего употребления спиртного и наличие ранее перенесённой белой горячки. Галлюцинации при этом состоянии вызывают тревогу, но обычно не представляют непосредственной угрозы для жизни.
Эффективным способом предотвращения абстиненции является умеренное употребление алкоголя и исключение запойных периодов.
Главная профилактика алкогольной абстиненции — это предотвращение формирования алкоголизма, особенно у подростков. Чем раньше начинается злоупотребление спиртным, тем выше риск серьёзных проблем со здоровьем.
Социальная поддержка — семья, трудовая деятельность и трудоустройство — играет важную роль в профилактике абстиненции и зависимости.
Полезно обучать родственников пациента распознавать ранние признаки обострения: ухудшение сна, снижение активности, раздражительность, усталость, потерю интереса к обычным занятиям.
Психотерапевтическая работа направлена на реабилитацию и адаптацию к жизни в трезвом обществе, формирование навыков самостоятельного решения жизненных проблем без алкоголя и готовность обратиться за помощью к врачу при необходимости.
| Что входит в цену | Легкое отравление(1 день) | Средняя интоксикация(2–3 дня) | Тяжелое отравление(3-14 дней) |
|---|---|---|---|
| Осмотр врача, измерение пульса, давления | |||
| ЭКГ | |||
| Антикоагулянты | |||
| Измерение уровня кислорода в крови | |||
| Очищающая капельница | |||
| Транквилизаторы, нейролептики | |||
| Консультация и рекомендации | |||
| Медикаментозная поддержка после процедуры | |||
| Витамины B1, B6, АСК | |||
| Магния сульфат, эуфиллин, глюкоза | |||
| Капельница 400 мл. | |||
| Капельница 600 мл. | |||
| Капельница 800 мл. | |||
| Ноотропная терапия | 500 ₽ |
500 ₽ |
|
| Гепатопротекторы | 500 ₽ |
||
| Ночной вызов | 500 ₽ |
500 ₽ |
|
| Цена | 2400 ₽ |
4400 ₽ |
6900 ₽ |
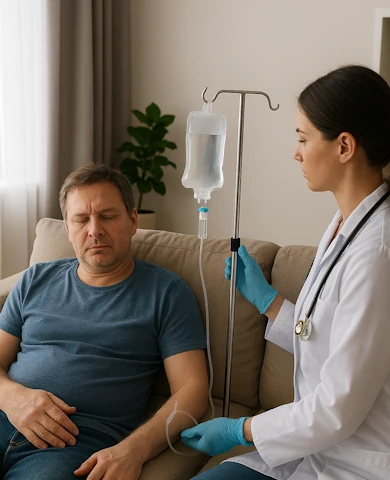
Это быстрый и безопасный способ снять интоксикацию, восстановить силы и улучшить самочувствие без поездки в клинику. Врач приезжает к вам, подбирает состав препаратов индивидуально, устраняет похмелье, слабость, тошноту и нормализует давление. Услуга проводится анонимно и круглосуточно.

Что лучше всего пить при выходе из запоя?
Чтобы ускорить очищение организма от продуктов распада алкоголя, рекомендуется употреблять большое количество чистой воды. Она способствует выведению токсинов и поддерживает работу почек. Дополнительно полезны напитки с электролитами, например спортивные растворы или минеральная вода, так как они восстанавливают баланс солей и микроэлементов. Фреши и овощные соки помогут восполнить запасы витаминов и антиоксидантов. Главная задача — поддерживать достаточный уровень жидкости и снабжать организм полезными веществами.
Как уменьшить неприятные симптомы после многодневного запоя?
В первую очередь важно скорректировать питание: стоит отдавать предпочтение легкой, нежирной пище, которая не будет нагружать желудок и печень. Фрукты, овощи и кисломолочные продукты помогут восстановить витаминно-минеральный баланс. Также необходимо много пить — травяные чаи и чистая вода ускорят процесс очищения. Такой подход позволит уменьшить слабость и постепенно вернуть силы.
Через сколько времени без алкоголя состояние приходит в норму?
Конкретные сроки зависят от индивидуальных особенностей человека и длительности запоя. В легких случаях уже через несколько суток без спиртного организм заметно восстанавливается. При более сильной зависимости на это может потребоваться неделя или дольше. Иногда оптимальным решением становится постепенное снижение дозы под контролем врача, чтобы избежать тяжелых осложнений.
Что обычно входит в состав капельницы при запое?
В инфузионную терапию включают растворы для восполнения жидкости, соли и глюкозу для нормализации обменных процессов. Часто добавляют витамины группы B и С, чтобы поддержать нервную систему и иммунитет. При необходимости врач вводит успокаивающие или обезболивающие препараты, средства для защиты сердца и печени. Такой комплекс помогает быстрее снять интоксикацию и облегчить общее состояние.
Сколько времени требуется организму, чтобы полностью избавиться от алкоголя?
Обычно этанол выводится в течение 1–2 суток, но следы его метаболитов могут задерживаться дольше. Если запой был продолжительным, восстановление всех функций организма занимает недели. На скорость очищения влияют обмен веществ, состояние печени и общее здоровье.
Как проходит постановка капельницы при выведении из запоя?
Врач-нарколог предварительно осматривает пациента, измеряет давление и пульс. Затем в вену вводится игла, фиксируется стерильным пластырем и подключается система. Лекарства поступают медленно — обычно в течение 2–4 часов. Все это время специалист наблюдает за состоянием пациента и при необходимости корректирует дозировки.
Через сколько после вызова приезжает нарколог?
Если помощь планируется заранее, врач приезжает к назначенному времени. При экстренном вызове ожидание обычно занимает не более часа. Службы работают круглосуточно, а в автомобиле всегда есть все необходимое для оказания неотложной помощи и перевозки пациента при необходимости.
Сколько капельниц нужно для выхода из запоя?
Точный объем процедур определяет врач после осмотра. В легких случаях достаточно одной инфузии, при тяжелых — может потребоваться несколько капельниц или несколько дней терапии. Решение принимается индивидуально, в зависимости от состояния организма, длительности запоя и сопутствующих заболеваний.
Можно ли быть уверенным в анонимности услуги?
Да, конфиденциальность полностью гарантируется. Специалисты приезжают без медицинской формы и на транспорте без опознавательных знаков, что исключает внимание со стороны окружающих. Все данные о пациенте и лечении строго защищены и не передаются третьим лицам.
Насколько безопасно часто ставить капельницы при запое?
Однократная процедура не наносит вреда организму и обычно хорошо переносится. В тяжелых случаях возможно проведение нескольких инфузий в день, но только под контролем врача. Все решения принимаются исходя из состояния пациента и с учетом работы сердца, почек и печени.
Нужно ли как-то готовиться к капельнице?
Желательно слегка перекусить и посетить туалет перед процедурой. Если есть проблемы с давлением, стоит заранее измерить показатели. Во время терапии пациенту нужно расположиться в удобной позе, а все остальное выполняет медицинский персонал.
Что именно делает нарколог на дому?
Врач может провести капельницу для снятия интоксикации, устранить последствия алкогольного отравления, провести кодирование или назначить поддерживающую терапию. При необходимости проводится мотивационная беседа, чтобы помочь пациенту принять решение о дальнейшем лечении.
Что делать, если человек не хочет прерывать запой?
Без согласия пациента насильно лечить нельзя. В этом случае можно пригласить врача для проведения мотивационной беседы или психотерапевта. Такая форма общения помогает человеку осознать необходимость помощи и добровольно согласиться на лечение.
Оставляйте заявку и с Вами свяжется наш специалист